Cập nhật lần cuối vào 15/03/2026
QUẢN LÝ ĐA CHUYÊN KHOA BỆNH PHỔI TẮC NGHẼN MẠN TÍNH (COPD) ĐỒNG MẮC BỆNH TIM MẠCH
MIỄN TRỪ TRÁCH NHIỆM
- Tính chuyên môn: Nội dung này chỉ phục vụ mục đích giáo dục và không thay thế cho các quyết định lâm sàng trên từng ca bệnh cụ thể.
- Tính cập nhật: Y học luôn thay đổi nhanh chóng; vui lòng đối chiếu với các hướng dẫn và phác đồ điều trị hiện hành tại cơ sở y tế.
- Xung đột lợi ích: Tác giả xác nhận không có xung đột lợi ích đối với bất kỳ nhãn hàng dược phẩm hay thiết bị y tế nào được nhắc đến trong bài.
- Trách nhiệm pháp lý: Tác giả không chịu trách nhiệm về các kết quả phát sinh từ việc sử dụng thông tin này mà không có sự tư vấn chuyên môn phù hợp.
1. ĐẶT VẤN ĐỀ
Bệnh phổi tắc nghẽn mạn tính (BPTNMT) và bệnh tim mạch (CVD) thường xuyên tồn tại đồng thời do chia sẻ các yếu tố nguy cơ chung như hút thuốc lá, lão hóa và lối sống ít vận động. Tại Việt Nam, tỷ lệ đồng mắc tim mạch ở bệnh nhân BPTNMT rất cao: tăng huyết áp (44,9-62,3%), bệnh tim thiếu máu cục bộ (26,2%), và suy tim (11,7-18,8%). Ngược lại, khoảng 12-30,5% bệnh nhân bệnh mạch vành có kèm BPTNMT.
Sự hiện diện của cả hai bệnh làm tăng nguy cơ nhập viện và tử vong đáng kể. Đặc biệt, đợt cấp BPTNMT là “ngòi nổ” cho các biến cố tim mạch cấp tính; nguy cơ này tăng gấp 10 lần trong vòng 30 ngày sau một đợt cấp nặng nhập viện.
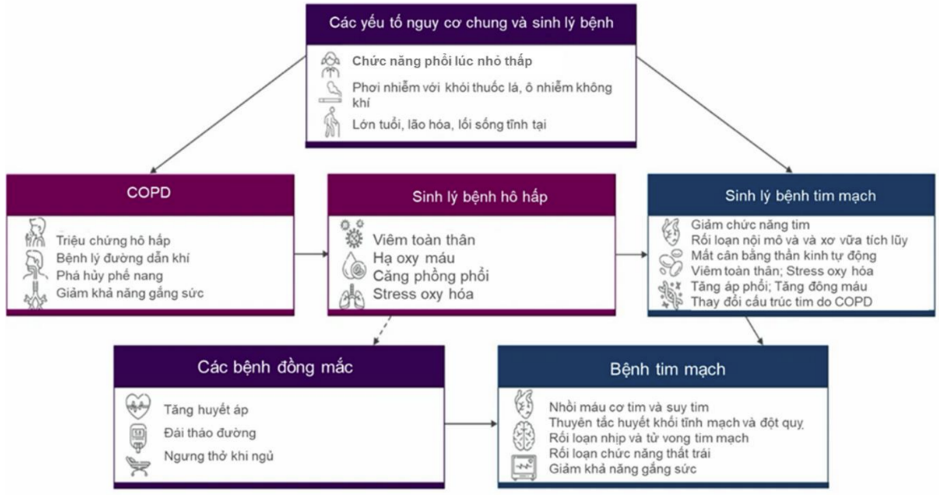
2. MỐI LIÊN HỆ SINH LÝ BỆNH
Cơ chế liên kết giữa BPTNMT và CVD không chỉ đơn thuần là các yếu tố nguy cơ mà còn là sự chồng lấp sâu sắc về sinh lý bệnh:
- Viêm hệ thống (“Spill-over”): viêm mạn tính tại đường thở lan tỏa vào hệ tuần hoàn (tăng CRP, IL-6, TNF-α), thúc đẩy xơ vữa động mạch và rối loạn chức năng nội mô.
- Stress oxy hóa: làm giảm sinh khả dụng Nitric Oxide (NO), gây co mạch và tăng độ cứng động mạch.
- Căng phồng phổi và huyết động: phổi căng phồng quá mức (hyperinflation) gây chèn ép tim, làm giảm đổ đầy thất trái (giảm tiền gánh) và tăng hậu gánh thất phải, dẫn đến giảm cung lượng tim khi gắng sức.
- Thiếu oxy máu mạn tính: Gây co mạch phổi và tái cấu trúc mạch máu, dẫn đến tăng áp động mạch phổi và suy tim phải.
- Mất cân bằng thần kinh tự chủ: Ưu thế hệ giao cảm làm tăng nguy cơ loạn nhịp (đặc biệt là rung nhĩ) và đột tử do tim.
3. CHIẾN LƯỢC TẦM SOÁT VÀ CHẨN ĐOÁN
Việc chẩn đoán sớm là thách thức do các triệu chứng khó thở, mệt mỏi thường chồng lấp.
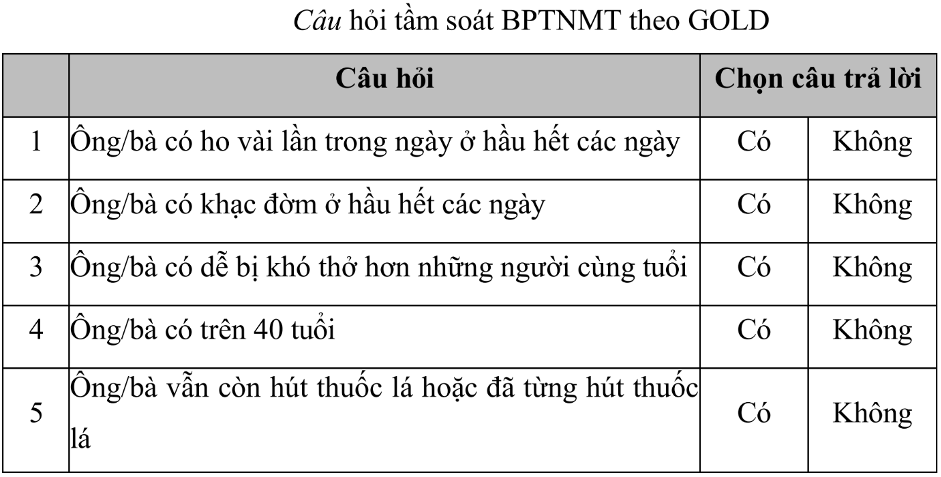
- Tại phòng khám tim mạch: nên sử dụng bảng câu hỏi tầm soát GOLD (5 câu hỏi) cho bệnh nhân >40 tuổi có tiền sử hút thuốc. Nếu trả lời “Có” từ 3 câu trở lên, cần chỉ định đo chức năng hô hấp.
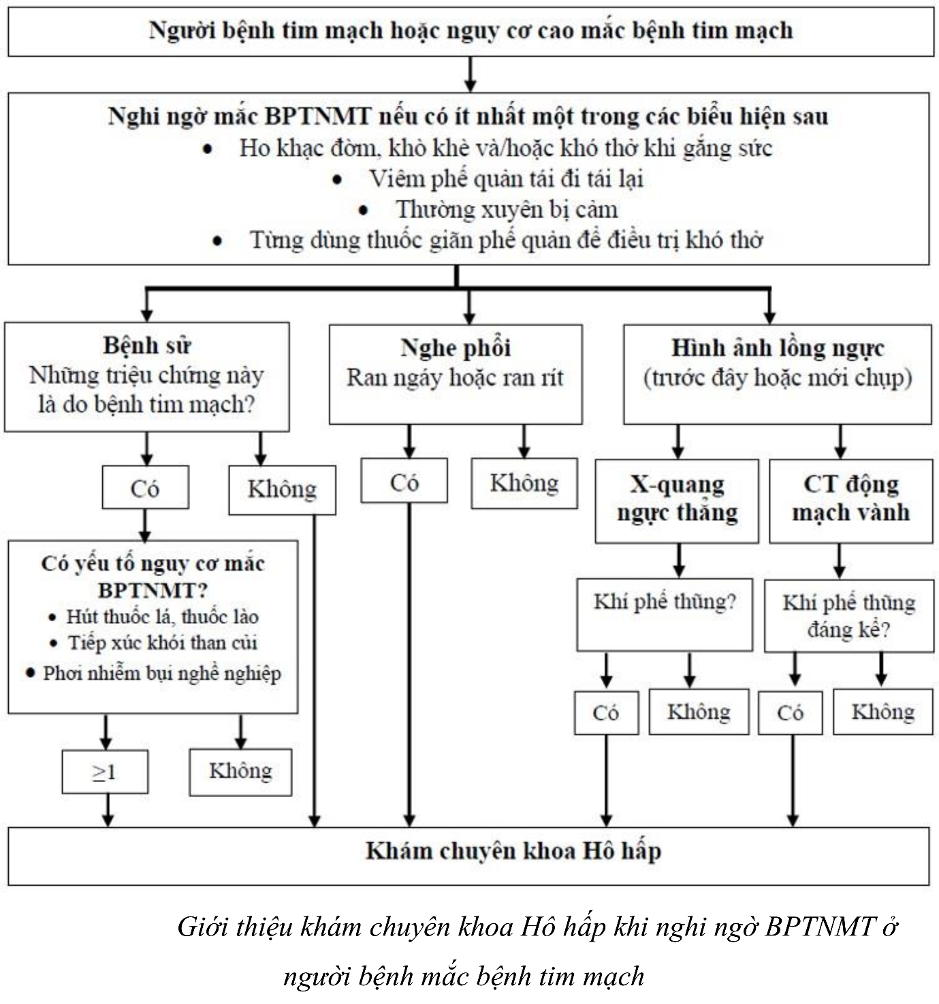
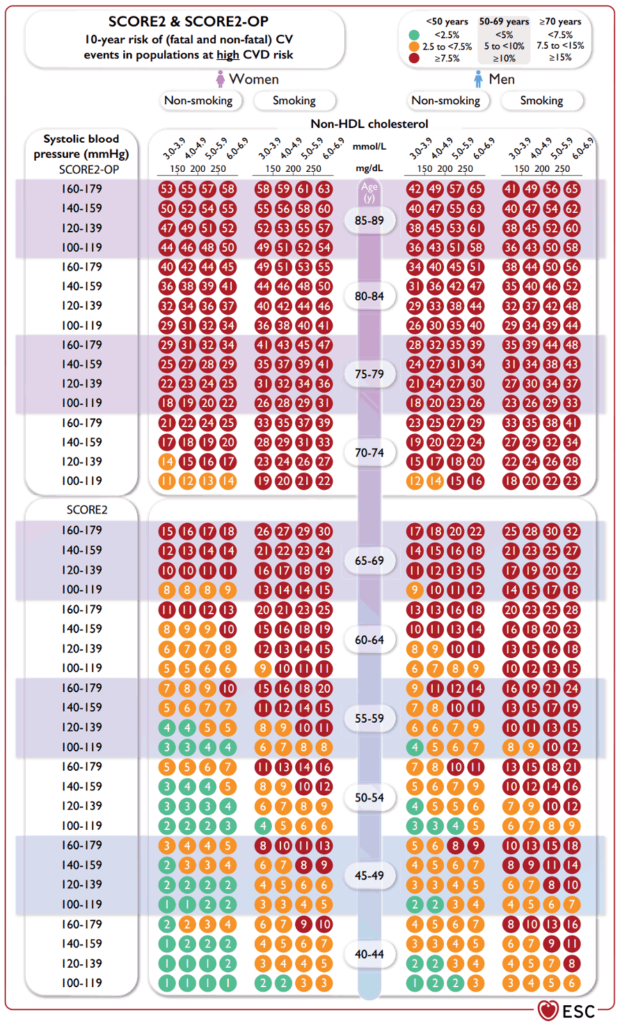
- Tại phòng khám hô hấp: cần đánh giá nguy cơ tim mạch bằng thang điểm SCORE2 hoặc SCORE2-OP. Các dấu hiệu như đau ngực, đánh trống ngực, hoặc kết quả ECG/siêu âm tim bất thường cần được hội chẩn chuyên khoa tim mạch ngay.
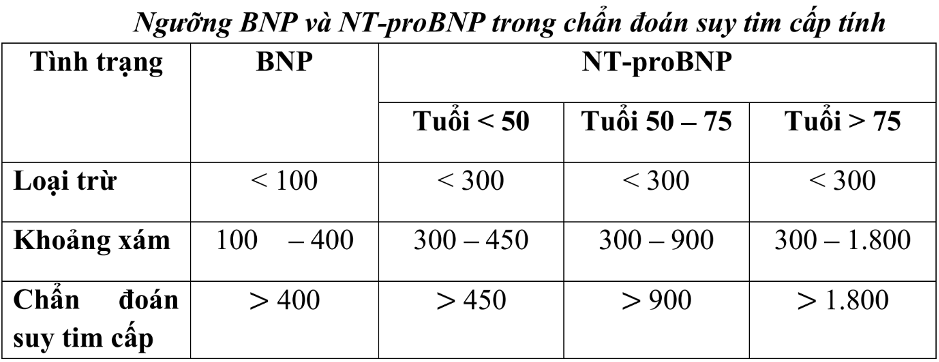
- Vai trò của dấu ấn sinh học: sử dụng BNP/NT-proBNP để loại trừ suy tim và Troponin (đặc biệt là hs-cTn) để tầm soát hội chứng mạch vành cấp trong đợt cấp BPTNMT.
4. TỐI ƯU HÓA ĐIỀU TRỊ
4.1. Điều trị BPTNMT trên bệnh nhân có bệnh tim mạch
- Ưu tiên thuốc giãn phế quản tác dụng kéo dài (LAMA, LABA): giúp kiểm soát triệu chứng tốt hơn và giảm nguy cơ đợt cấp so với thuốc tác dụng ngắn. Cần theo dõi sát nhịp tim và điện giải vì thuốc kích thích beta có thể gây nhịp nhanh hoặc hạ kali máu.
- Liệu pháp bộ ba (ICS/LABA/LAMA): được chứng minh giúp giảm tử vong do mọi nguyên nhân và giảm biến cố tim mạch sau đợt cấp so với các liệu pháp bộ đôi. Nên ưu tiên sử dụng trong một dụng cụ hít (SITT) để tăng tuân thủ và giảm sai sót kỹ thuật.
- Thận trọng với SABA: tránh sử dụng SABA liều cao trong đợt cấp vì nguy cơ gây rối loạn nhịp nhanh và suy tim mất bù do kích thích giao cảm.
4.2. Điều trị tim mạch trên bệnh nhân BPTNMT
- Thuốc chẹn Beta: đây là vấn đề gây nhiều lo ngại nhưng thực tế các thuốc chẹn beta chọn lọc tim (như Bisoprolol, Metoprolol succinate, Nebivolol) là an toàn, không làm giảm FEV1 và không ảnh hưởng đến hiệu quả của thuốc giãn phế quản dạng hít. Không nên ngưng chẹn beta ở bệnh nhân có chỉ định (như sau nhồi máu cơ tim hoặc suy tim) chỉ vì bệnh nhân có BPTNMT.
- Các thuốc khác: các thuốc ức chế hệ RAAS, SGLT2, statin và lợi tiểu được sử dụng theo các khuyến cáo tim mạch hiện hành và thường không gây ảnh hưởng xấu đến chức năng phổi.
5. CÁC BIỆN PHÁP HỖ TRỢ VÀ DỰ PHÒNG
- Cai thuốc lá: là biện pháp quan trọng nhất để làm chậm tốc độ sụt giảm chức năng phổi và giảm nguy cơ biến cố mạch vành.
- Phục hồi chức năng (PHCN): lần phối hợp PHCN hô hấp và tim mạch để cải thiện khả năng gắng sức và chất lượng cuộc sống.
- Tiêm chủng: tiêm phòng cúm hàng năm, phế cầu, ho gà và RSV giúp giảm đáng kể số đợt cấp và nguy cơ nhập viện.
6. KẾT LUẬN
Quản lý bệnh nhân BPTNMT đồng mắc bệnh tim mạch đòi hỏi sự phối hợp chặt chẽ giữa bác sĩ nội khoa, hô hấp và tim mạch. Việc sử dụng sớm các liệu pháp giãn phế quản kéo dài (đặc biệt là liệu pháp bộ ba) và duy trì các thuốc điều trị tim mạch thiết yếu (bao gồm chẹn beta chọn lọc) là chìa khóa để cải thiện tiên lượng và giảm tỷ lệ tử vong cho nhóm bệnh nhân phức tạp này.
Tài liệu tham khảo:
- Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2025.
- Đồng thuận đa chuyên khoa trong quản lý người bệnh BPTNMT đồng mắc bệnh tim mạch – Hội Hô hấp & Hội Tim mạch học Việt Nam.
- Các hướng dẫn của ESC/ERS về quản lý suy tim và tăng áp phổi.




